Traitement antibiotique oral versus intra-veineux dans les infections ostéo-articulaires : Etude OVIVA
Oral versus Intravenous Antibiotics for Bone and Joint Infection
1: Li HK, Rombach I, Zambellas R, Walker AS, McNally MA, Atkins BL, Lipsky BA,Hughes HC, Bose D, Kümin M, Scarborough C, Matthews PC, Brent AJ, Lomas J, Gundle, R, Rogers M, Taylor A, Angus B, Byren I, Berendt AR, Warren S, Fitzgerald FE, Mack DJF, Hopkins S, Folb J, Reynolds HE, Moore E, Marshall J, Jenkins N, Moran, CE, Woodhouse AF, Stafford S, Seaton RA, Vallance C, Hemsley CJ, Bisnauthsing K, Sandoe JAT, Aggarwal I, Ellis SC, Bunn DJ, Sutherland RK, Barlow G, Cooper C,Geue C, McMeekin N, Briggs AH, Sendi P, Khatamzas E, Wangrangsimakul T, Wong THN, Barrett LK, Alvand A, Old CF, Bostock J, Paul J, Cooke G, Thwaites GE, Bejon P, Scarborough M; OVIVA Trial Collaborators. Oral versus Intravenous Antibiotics for Bone and Joint Infection. N Engl J Med. 2019 Jan 31;380(5):425-436. doi:10.1056/NEJMoa1710926. PubMed PMID: 30699315.
Il s’agit d’un essai randomisé britannique multicentrique de non infériorité, comparant un relai oral précoce versus traitement intra-veineux prolongé chez plus de 1000 patients traités pour infection ostéo-articulaire
Méthodes : Il s’agit d’un essai thérapeutique randomisé en ouvert mené dans 26 centres du Royaume-Uni. Les auteurs justifient l’absence d’aveugle par le fait qu’il n’aurait pas été éthique d’imposer aux patients du groupe « oral » les risques inhérents au fait de recevoir un placebo par voie IV prolongée sur 6 semaines.
Les patients inclus étaient des patients majeurs pour lesquels une prescription d’antibiotiques IV d’au moins 6 semaines était faite en routine pour les indications suivantes : ostéomyélite chronique sur os natif, infection chronique sur os ou articulation native nécessitant une résection et mise en place de matériel, infection de prothèse articulaire, infection d’autre matériel orthopédique, et spondylodiscites infectieuses.
Les critères d’exclusion étaient assez larges, et décrits uniquement dans les Supplementary data : Bactériémie à Staphylococcus aureus, endocardite, toute infection concomitante nécessitant une antibiothérapie IV prolongée, une infection peu sévère ne nécessitant pas d’emblée 6 semaines de traitement IV, une infection causée par un micro-organisme dont le profil de résistance ne permet que l’utilisation de molécules IV, une participation précédente à la même étude, un choc septique ou état septique sévère nécessitant d’emblée une antibiothérapie prolongée de plus de 7 jours, des difficultés prévisibles au suivi du protocole, et une infection d’origine fungique/mycobactérienne/parasitaire/virale, ainsi qu’une participation déjà en cours dans une autre étude clinique.
La randomisation devait avoir lieu dans les 7 jours suivant le geste chirurgical ou le début de l’antibiothérapie dans les cas où un traitement conservateur était décidé. La ou les molécules étaient choisies par des médecins référents d’antibiothérapie des différents centres, et les patients du groupe IV pouvaient recevoir de la rifampicine en association par voie orale si nécessaire.
Le critère de jugement principal était l’échec thérapeutique à un an, défini par les critères cliniques microbiologiques et histologiques habituels d’infection ostéo-articulaire et notamment d’infection sur matériel.
A la lecture du « supplementary appendix », on peut noter la complexité de la méthodologie et des analyses statistiques, avec quelques points à soulever, notamment une réévaluation a posteriori de la marge de non infériorité ayant fait varier à la hausse le nombre de sujets nécessaires, mais dont les auteurs n’ont pas tenu compte devant les « difficultés prévisibles » d’inclure suffisamment de patients.
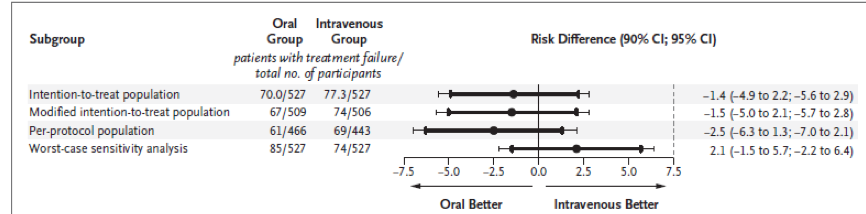
Résultats : 1054 patients ont été randomisés (527 dans chaque groupe), et le critère de jugement principal défini par l’échec thérapeutique à un an était disponible pour 96.3% d’entre eux (soit 1015 patients).
Un échec de traitement a été mis en évidence pour 74 des 506 patients du groupe intra-veineux (14.6%) et 67 des 509 patients du groupe oral (13.2%).
L’analyse en intention de traiter a montré une différence non significative en termes d’échec de traitement de -1.4 points entre les deux groupes, témoignant de la non-infériorité. (Intervalle de confiance à 90% [-4.9 à 2.2], et intervalle de confiance à 95% [-5.6 à 2.9]). La non infériorité est confirmée analyse en per protocole.
Il n’a pas été noté de différence significative entre les deux groupes en termes d’effets secondaires graves (27.7% dans le groupe IV et 26.2% dans le groupe oral), ni en termes d’infection à C difficile (1.7% dans le groupe IV et 1% dans le groupe oral).
De manière attendue, les complications directement en lien avec la voie IV « catheter complications », définies comme critère de jugement secondaire, étaient plus fréquentes dans le groupe IV... (9.4% vs 1.0%)
La plupart des patients a reçu une prolongation de traitement par voie orale après la fin des 6 semaines de traitement du protocole : la durée médiane de traitement total était de 78 jours.
Il s’agit d’une grosse étude randomisée, le nombre important de patient et le suivi prospectif sur un an en faisant sa force. A noter tout de même une méthodologie complexe décrite principalement dans les « supplementary data » et certaines analyses statistiques dont la pertinence reste floue.
On peut soulever également la limite d’avoir inclus à la fois des infections sur matériel et sur os natif, ainsi que quelques spondylodiscites pour lesquelles un traitement IV prolongé de 6 semaines pourrait sembler inadéquat. Cette hétérogénéité dans les inclusions est d’ailleurs soulevée par les auteurs.
Cette étude ne concerne pas les infections ostéo-articulaires simples sans matériel (notamment arthrite septique sur articulation native), ou associées à des bactériémies et endocardites, les résultats sont donc à interpréter avec prudence et non extrapolables à toute infection ostéo-articulaire.
Dr Géraldine Bart, rhumatologue CHU de Rennes
